眼下,医保结果出炉,业界充斥的大多是“认可”的好消息。比如,刚刚成功挑战“药王”的卡杜尼单抗、我国首个获批上市的第三代BCR-ABL抑制剂奥瑞巴替尼等诸多重磅药物,均已纳入本次医保缴费范围。范围。据官方统计,今年共有91个新药纳入医保,平均降价63%。
但这只是故事的一部分。与过去两年目录外药品专家审评通过率分别在70%和60%左右相比,今年“国话”专家审评通过率仅为41.3%,这意味着大量药品已被阻止。医保门外。其中,CAR-T领域无疑是最“惨”的。提交申请的Akilonsai、Rikiolininsai、Nakioliunsai、Zewojioliunzai四种产品均未能入围。医疗保险在正式审查阶段就被彻底取消,甚至没有被带到谈判桌上。
这还不是最尴尬的事情。据悉,今年已经是CAR-T疗法连续第四次未能实现医保。以复星凯特的Akilenza注射液为例。作为我国首个获批上市的CAR-T疗法,自2021年首次申请以来已连续四年接受专家审评,未来这种情况或将持续。据不少专业人士推测,CAR-T疗法纳入医保至少还需要3-5年,甚至更长的时间。
于是,两个关键问题开始在行业内闹得越来越响:第一,CAR-T为什么要尝试进军医保?第二,为什么他会被挡在门外,连对付的资格都没有?答案往往在于微妙之处。
01 坐板凳四年
事实上,今年四款CAR-T产品报送医保的那一刻,业界就已经预见到它们的失败。这是因为,在“不谈50万元,不进30万元”的隐形门槛下,动辄上百万的CAR-T,离“标准”实在是太远了。
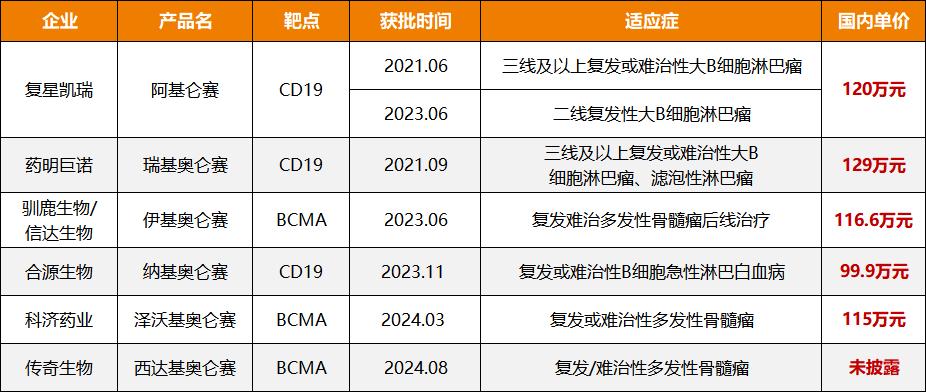
图1. 6种CAR-T产品在国内获批情况及销售价格
据Artery.com观察,在我国已获批的6种CAR-T疗法中,最便宜的是河源生物的Nachiolense注射液,99.9万元/支,最贵的是药明巨诺的瑞琪奥伦赛注射液129万元/支。注射液,传奇人生 该生物制药的西达基因注射液已于今年8月获批。虽然价格尚未公布,但根据其在美国的售价46.5万美元/注射,其国内售价预计不低于120万元/注射。 ,远远超过医疗保险的缴费门槛。

图2 2023年全国基本医疗保险基金收支情况(单位:亿元,来源:中国医疗保险)
再加上目前医保资金压力较大,这样的“天价药品”自然要被排除在外。据国家医保局发布的《2023年医疗保障发展统计快报》显示,2023年我国医保基金总体收入和支出分别增长7.9%和14.4%,支出增速远大于收入增长率。这意味着医保基金未来将面临巨大挑战。目前他们只能用“刀刃上的好钢”,CAR-T疗法等高价药物也不得不先让路。
然而,“钱”并不是唯一的原因。 CAR-T纳入医保的难度还体现在其临床局限性。据悉,目前国内批准的CAR-T疗法主要针对复发或难治性血液肿瘤患者。据公开数据显示,血液肿瘤仅占全球恶性肿瘤人群的10%,而这10%中,并不是所有的CAR-T都适合,因此其市场需求极为有限。
这一点在实际的临床场景中也得到了验证。以安捷伦为例。作为国内首个获批上市的CAR-T,在全面引入商业保险的前提下,上市4年后仅覆盖了700多名患者;而3个月后上市的瑞士CAR-T,Cheolonzam则更低,截至2023年总销售额为3.51亿元。按其每针129万元计算,使用过的患者还不到300人。这显然不符合医疗保险“基本保障”的特点。
那么,为什么CAR-T这么贵,市场覆盖率这么低呢?这一切都取决于它的“个性化”。
据悉,目前已获批上市的CAR-T均为自体CAR-T。自体 CAR-T 需要从每位患者身上收集 T 细胞。因此,每个患者都需要单独的生产线,制备后的产品也仅供患者使用。当采集到的患者T细胞到达产品制备基地时,需要经过600多道工序和20多名专业制备工程师才能完成生产,还必须经过严格的质量控制和质量检验步骤。这种繁琐的制备过程还涉及昂贵的进口载体和其他材料,因此成本非常高。据国外研究,每剂CAR-T的生产材料成本约为4.3万美元(约合人民币31万元)。
对此,一位资深人士表示,“由于CAR-T细胞药物的特殊性,目前的临床制剂技术无法脱离‘个体化’,产品本身的生产成本也无法通过治疗更多的患者来摊薄。另外,国内环境还不够强大,不足以支持分段生产,制剂成本当然还很高,因此现阶段企业很难承受像其他药品一样大幅度的降价。让他们在医疗上输了得到了保险谈判的机会。”
02商保、国产、海外、通用CAR-T四大“方案”
虽然目前CAR-T很难进入医保,但医保作为国产药品最大的付费方,一直是CAR-T疗法希望依靠的大树。
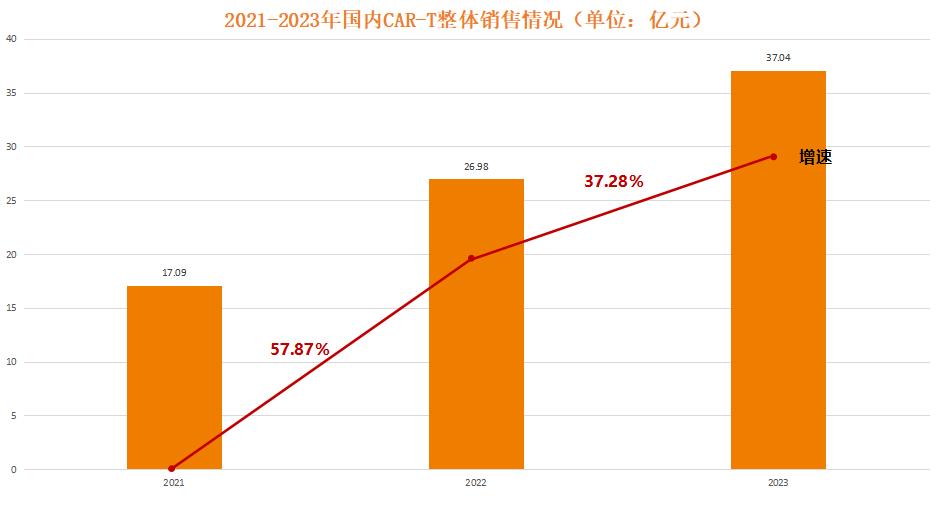
图3. 2021-2023年国内CAR-T总体销量及增速(数据来源:耀智数据)
这要从两个方面来看。一方面,收入压力需要通过医疗保险缓解。以药明康诺为例。目前,该公司在市场上只有一款产品——Regiolense注射液。其2021年至2024年上半年营收分别为3079.7万元、1.46亿元、1.74亿元、8681.5万元。收入增速明显放缓。另一方面,参加医疗保险不仅可以解决缴费问题,还可以解决准入问题、市场教育问题和产品推广问题,可以为企业节省大量成本,反过来也会打开一些空间。 CAR-T降价。这是一个双赢的局面。
但当医保渠道收紧时,现阶段这些都很难实现。那么,有没有其他方法可以打破这种局面呢?
通过综合分析,Arterial Network总结了4条可行路径,其中一是探索多元化支付机制。据悉,在新一轮医保谈判结果公布前,国家医保局已通过发文和新闻发布会向外界传递了一个重要信息,即医保将采取措施促进医保发展商业保险公司,完善“1+3+N”多层次医疗保障体系。医保部门表示,这些支持商业保险的措施包括利用医保数据赋能商业保险公司、医保资金与商业保险同步结算等。这意味着,从顶层设计的角度来看,商业健康保险的落地已经在推进之中。
事实上,在医保无法为CAR-T“买单”的背景下,全面渗透商业保险早已成为行业共识。据不完全统计,阿基奥伦赛已纳入100个省市城镇福利保险,纳入注册治疗中心150家;那智伦赛已纳入河北省人民福利保险,80%的治疗中心可实现在缴费报销范围内; Riki Olense已纳入75个地方政府补充医疗保险计划;而此次唯一没有提交医保申请的瑞奇·奥伦斯也选择同期进入2025年“江苏省”。医疗福利第 1 号”。
在此基础上,为了进一步扩大市场覆盖范围,CAR-T还在探索基于功效付费、分段付费的支付逻辑。今年年初,复星凯瑞打响了CAR-T疗法疗效付费的“第一枪”。根据计划,如果符合条件的患者在Akilenza治疗后未能达到完全缓解(CR),他们原本每注射120万的CAR-T治疗将获得高达60万元的回扣。效果立竿见影。启动近9个月以来,使用患者数量较去年大幅增加,已有近200名患者加入该项目。
第二条路是推进全链条本土化。今年3月,《自然》杂志的一篇文章透露,印度公司ImmunoACT利用本地化、低成本生产的优势,大幅降低了CAR-T原材料、设备和劳动力成本,最终实现了单次 CAR-T 治疗的费用。只需要20万-30万元。
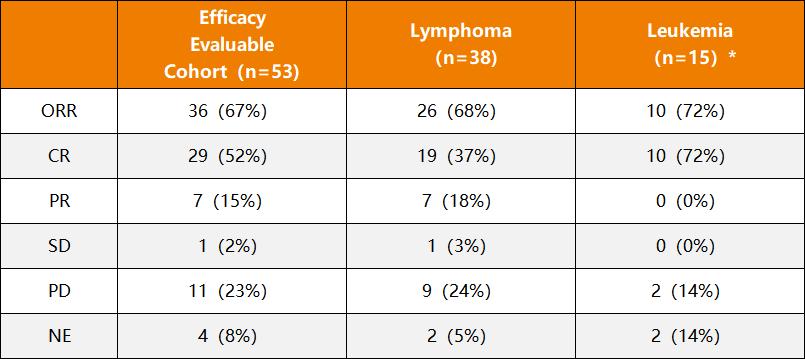
图4. 印度NexCAR19疗效数据(数据来源:ImmunoACT官网)
这无疑为国产CAR-T提供了思路。业内人士介绍,CAR-T产品在生产过程中已逐步国产化。在获批的6个CAR-T产品中,一半以上是国产的。随着这一趋势逐渐演变,后续CAR-T产品的生产成本将会增加。预计会有所下调。不过,他也强调,CAR-T产品无论工艺或材料如何变化,都需要严格审批。因此,本土化不会立即见效,而是一个漫长的过程。只有实现全产业链国产化,才能真正取得显著成果。压缩生产成本,为低价腾出空间。
第三条路就是出海。 2023年12月,阿斯利康以12亿美元收购亘喜生物。这是中国制药企业首次被跨国公司完全收购。亘喜生物拥有雄厚的背景。其旗舰产品CD19/BCMA双靶点CAR-T疗法GC012F将CAR-T技术延伸至自身免疫领域,并取得了良好的临床疗效。但由于商业化迟缓,导致美国股市相对低迷,市值一度暴跌91%。在这种情况下,被收购无疑是一个不错的选择。依托阿斯利康的海外渠道和资源,其产品或将很快上市,而亘喜生物也将借此实现“扭亏为盈”。
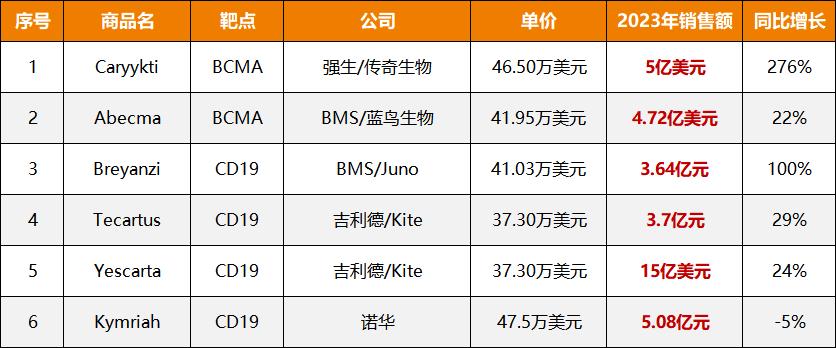
图5. 2023年FDA批准的6个CAR-T营收及增速(数据来源:智通财经)
同样在CAR-T领域,传奇生物近期被传收到跨国公司天价收购邀请,其重磅产品Cedar Biolenza恰好就是一个海外成功案例。 2017年底,传奇生物与强生达成合作,共同开发和销售Cedagene注射液。该产品将于2022年在美国上市,上市第一年销售额达1.33亿美元,2023年销售额将飙升至5亿美元,同比增长276%。值得一提的是,Cedar Key Olense的海外销售权由双方平分,这意味着这种传奇生物将由此获得可观的收入。在当前的出海热潮下,更多的CAR-T公司可能会顺势而为,开辟变现渠道。
最后一条路是技术迭代,即聚焦通用型CAR-T疗法。前面提到,目前全球市场上的CAR-T产品都是自体CAR-T。由于它们极其“个性化”,生产成本极高,而且长期以来仅限于血液肿瘤适应症,市场准入率很低。小的。
通用CAR-T有潜力改变这种状况,因为它最大的优势就是可以“现成”,一次生产可以治疗100名以上的患者,这将大大降低生产成本。据第三方统计,凭借规模化生产的优势,通用CAR-T有望将耗材总成本从6万美元降低至2000美元,QC成本从3万美元降低至1000美元,从而降低生产成本从定制到 1,000 美元。自体 CAR-T 疗法的费用从近 100,000 美元降至 4,460 美元。
然而,通用型CAR-T目前面临不同程度的研发挑战,如移植物抗宿主病、宿主抗移植物反应、疗效持续时间等。即便如此,对于目前陷入商业化困难的CAR-T来说,这仍然是一个极其可行的选择,许多公司已经在这方面开展工作。
事实上,上述四种路径各有利弊。如何选择才能使自己的利益最大化,要根据自己的产品情况和行业变化综合考虑。但有一点可以确定的是,在医保渠道障碍和资金冻结的情况下,CAR-T的商业化迫在眉睫。
03 同“路”不同命运
今年是医保谈判第七年。七年来,累计新增医保新药835个,减轻患者负担超过8800亿元。在此过程中,医保对创新药的支持不断加大。四年来,医保基金创新药支出增长约15倍,占总支出比重也大幅提升。
事实上,目前面临生存压力的创新药也高度依赖医保。对此,一位资深人士向动脉网表示,“从某种程度上来说,能否进入医保可能决定了一家本土创新药企的生死存亡。这是因为如果进入谈判,体量通常是显而易见的,如果开发成功,收入可以更好地反馈给研发;但如果不能进入,通常意味着失去进入医院的机会,体量和规模就无从谈起。商业化”。
但同时我们也必须认识到,创新药进入医保并不容易。这是因为,过去医保主要服务的是仿制药。尽管近年来,随着创新药的兴起,医保逐渐扩大了准入门槛,将不少创新药纳入其中,但其核心仍然是“保基本”。再加上目前医保资金紧张,支持创新药自然会越来越困难。
因此,像CAR-T疗法这样的天价创新药,尽管代表了某个领域的尖端技术,并具有临床证明的疗效,但仍然无法避免被医保封杀。不过,也有例外。据悉,医保七年来,已有近30种“高价药”成功挤入国家医保目录。
其中,最令人印象深刻的是2021年进入医保的诺西那注射液,当时市场价格突破70万/支;而同年,用于治疗法布里病的特效药瑞普佳也成功纳入医保。每年因该病花费近150万元。今年也有典型案例,比如拉罗替尼(larotrectinib),这是全球首个不考虑肿瘤来源用于初始治疗的靶向药物。其在美国的售价高达每月3.28万美元,每年药品费用超过260万元;此外,还有新一代抗癌药瑞泊替尼,月费高达26万元。
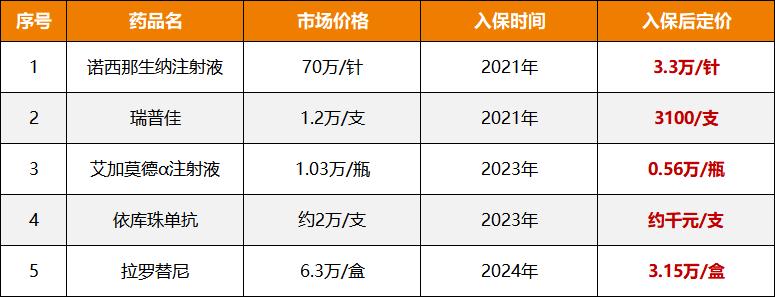
图6 部分“高价药品”纳入医保后降价(数据来源:公开资料)
事实上,其能够进军医保很重要的一点就是采取了主动降价策略。以拉罗替尼为例,其进入医保后的中标价格为31500元(胶囊)和5625元至11250元(溶液),降幅超过70%。因此,对于CAR-T疗法来说,想要突破医保这层窗户纸,通过技术迭代和生产方式升级实现降价始终是首选。
当然,这注定是一个持续的技术挑战。
本文来自微信公众号,作者:牟磊,36氪经授权发布。
本文采摘于网络,不代表本站立场,转载联系作者并注明出处:http://mjgaz.cn/fenxiang/273096.html

